PREVIOUS
தமிழ்நாடு குறித்த தேசிய குடும்ப நல ஆய்வு 2019-21 (NFHS-5) – பாகம் 02
தமிழ்நாடு குறித்த தேசிய குடும்ப நல ஆய்வு 2019-21 (NFHS-5) – பாகம் 02
(For English version to this please click here)
ஆயுட்காலம்
- 68.9 ஆண்டுகளில் (2006-10) இருந்து 72.1 ஆண்டுகள் (2014-18) ஆக உயர்ந்துள்ளது என்ற வகையில் பிறப்பின் போது ஆயுட்காலம் மேம்பட்டுள்ளது.
- இது தேசிய சராசரியான 69.4 ஆண்டுகளுக்கு மேல் உள்ளது.
பிறப்புப் பாலின விகிதம் (SRB)
- NFHS 5 அறிக்கையின்படி, பல மாவட்டங்கள் பிறப்பின் போது பாலின விகிதத்தின் மாறுபட்ட நிலைகளைப் பதிவு செய்துள்ளன.
- நாகப்பட்டினம், ராமநாதபுரம், தூத்துக்குடி, வேலூர் மற்றும் விருதுநகர் மாவட்டங்களில் 722 முதல் 799 வரை குறைவான SRB பதிவாகியுள்ளது.
- மாறாக, தருமபுரி, நாமக்கல், சிவகங்கை, நீலகிரி மற்றும் தேனி மாவட்டங்களில் 1035 முதல் 1130 வரையிலான உயர் SRB பதிவாகியுள்ளன.
முழுமையான தடுப்பூசிப் பாதுகாப்பு மற்றும் குழந்தை ஆரோக்கியம்
தடுப்பூசிப் பாதுகாப்பு
- NFHS 4 ஆய்வின் படி 76.1% இலிருந்து NFHS 5 ஆய்வில் 90.4% ஆக உயர்ந்துள்ளது என்ற வகையில் 12 முதல் 23 மாதங்களுக்கு இடைப்பட்ட குழந்தைகளுக்கான முழுமையான தடுப்பூசிப் பாதுகாப்பு என்பது கணிசமாக மேம்பட்டுள்ளது.
- இது மாநிலத்தில் குழந்தைகளுக்கான நோய்த்தடுப்பு முயற்சிகளில் நேர்மறையானப் போக்கைப் பிரதிபலிக்கிறது.
தாய்ப்பால் கொடுக்கும் நடைமுறைகள்
- பிரத்தியேகமாக தாய்ப்பால் கொடுக்கும் 6 மாதங்களுக்கு கீழ் உள்ள குழந்தைகளின் விகிதம் NFHS 4 ஆய்வில் 48.3% இலிருந்து NFHS 5 இல் 55.1% ஆக அதிகரித்துள்ளது.
- இந்த முன்னேற்றம் குழந்தையின் ஊட்டச்சத்து மற்றும் ஆரோக்கியத்திற்கு வழிவகுக்கிறது.
குழந்தை பருவ இரத்த சோகை
- இருப்பினும், NFHS 5 ஆய்வில் தெரிவிக்கப்பட்டுள்ளபடி, 6 முதல் 59 மாதங்கள் வரையிலான குழந்தைகளிடையே குழந்தைப் பருவ இரத்த சோகை விகிதம் 50.7% முதல் 57.4% வரை உயர்ந்து உள்ளது.
- இது ஒரு பொது சுகாதாரச் சவாலை எடுத்துக் காட்டுகிறது.
வளர்ச்சி குன்றுதல் விகிதங்கள்
- NFHS 5 அறிக்கையின்படி, சில மாவட்டங்களில் குழந்தைகளிடையே வளர்ச்சி குன்றிய விகிதங்கள் வேறுபடுகின்றன.
- ஈரோடு, கன்னியாகுமரி, சிவகங்கை, திருவள்ளூர் மற்றும் திருவாரூர் மாவட்டங்கள் ஒப்பீட்டளவில் குறைவான வளர்ச்சி குன்றுதல் விகிதம் 17.3% முதல் 19.8% வரை பதிவாகியுள்ளன.
- மாறாக, கரூர், மதுரை, நாகப்பட்டினம், புதுக்கோட்டை மற்றும் திருப்பூர் மாவட்டங்களில், 30.6% முதல் 33.6% வரை, அதிக வளர்ச்சி குன்றுதல் விகிதங்கள் பதிவாகியுள்ளன.
அதீத ஊட்டச்சத்து குறைபாடு விகிதங்கள்
- 5 வயதுக்குட்பட்ட குழந்தைகளுக்கான அதீத ஊட்டச்சத்து குறைபாட்டைப் பொறுத்தவரை, கோயம்புத்தூர், மதுரை, புதுக்கோட்டை, ராமநாதபுரம், சேலம் மற்றும் தஞ்சாவூர் மாவட்டங்களில் குறைந்த விகிதங்கள் இருப்பதாகவும், மேலும் விகிதம் 7% முதல் 10.1% வரை உள்ளது.
- மாறாக, திண்டுக்கல், ஈரோடு, கரூர், சிவகங்கை, திருவாரூர், தூத்துக்குடி மற்றும் திருச்சிராப்பள்ளி ஆகிய மாவட்டங்களில் 18.4% முதல் 22.8% வரை அதீத ஊட்டச்சத்து குறைபாடு அதிகமாக உள்ளது.
குடும்பக் கட்டுப்பாடு
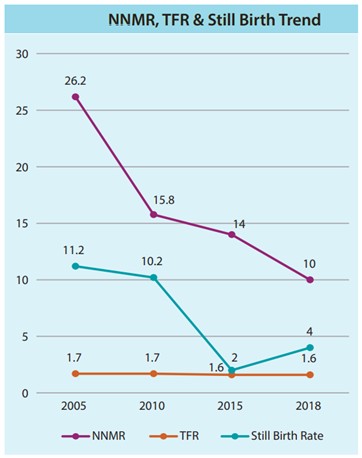
மொத்த கருவுறுதல் விகிதம் (TFR)
- 2005 ஆம் ஆண்டில் மொத்த கருவுறுதல் விகிதம் (TFR) 1.7 என்ற அளவில் இருந்து, 2018 ஆம் ஆண்டில் 1.6 ஆக குறைக்கப்பட்டது.
பூர்த்தி செய்யப்படாத தேவை
- மாநிலத்தில் பூர்த்தி செய்யப்படாத மொத்தத் தேவை: 7.5%
- இடைவெளித் தேவை: 3.0%
மாவட்ட வேறுபாடுகள்
- மிக அதிகமான மொத்தத் தேவை: புதுக்கோட்டை மாவட்டம் (12.2%).
- குறைவான மொத்தத் தேவை: திருப்பூர் மாவட்டம் (4.6%).
நவீன குடும்பக் கட்டுப்பாடு முறைகள்
- திருமணமான பெண்களில் 65.5% எந்த நவீன முறையை வேண்டுமானாலும் பயன்படுத்துகின்றனர் (NFHS 5).
- கருத்தடை ஏற்பு: 57.8% பெண்கள், 0.1% ஆண்கள்.
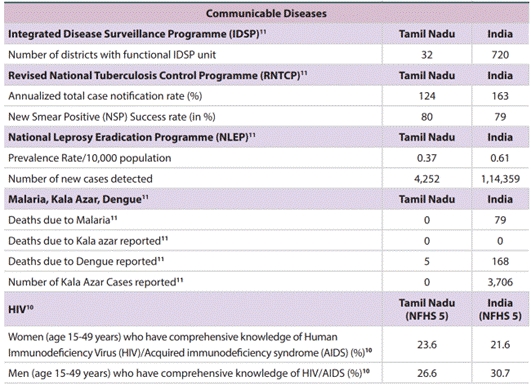
தொற்று நோய்கள்
- உள்கட்டமைப்பு:
- 32 செயல்பாட்டு ஒருங்கிணைந்த கண்காணிப்பு அலகுகள் (IDSP) உள்ளன.
- நோய் சுமை
- மொத்த நோய் சுமையில் தொற்று நோய், தாய்வழி நோய், பிறந்த குழந்தை மற்றும் ஊட்டச் சத்து சார்ந்த நோய்கள் (CMNND) 17.31% பங்களிக்கிறது.
- இறப்புக்கான முக்கிய காரணங்கள்
- வயிற்றுப்போக்கு சார்ந்த நோய்கள்.
- உணவில் இரும்புச்சத்து குறைபாடு.
- மருந்துகளால் பாதிக்கப்படக் கூடிய நோய்கள்.
காசநோய் (TB)
- வருடாந்திர மொத்த நோயாளிகள் அறிவிப்பு விகிதம்: 124
- புதிய ஸ்மியர் நேர்மறை பரிசோதனையின் (NSP) வெற்றி விகிதம்: 80
- தேசிய சராசரிகள்: 163% (அறிவிப்பு), 79% (வெற்றி விகிதம்).
தேசியத் தொழுநோய் ஒழிப்புத் திட்டங்கள் (NLEP)
- அறிக்கையிடப்பட்ட பரவல் விகிதம்: 10,000 மக்கள்தொகைக்கு 0.37.
- தேசிய சராசரி: 0.61.
பிற நோய்கள்
- 2019-20 நிதியாண்டு: டெங்கு 5 இறப்புகள்; மலேரியா மற்றும் காலா அசார் காரணமாக இறப்புகள் இல்லை.
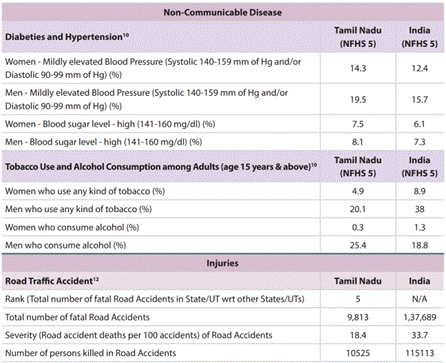
தொற்றாத நோய்கள் (NCDs) மற்றும் காயங்கள்
நோய் சுமை
- மொத்த நோய் சுமையில் 62.0% அகால மரணங்களால் ஏற்படுகிறது.
- 38.0% இயலாமை அல்லது நோயால் ஏற்படுகிறது.
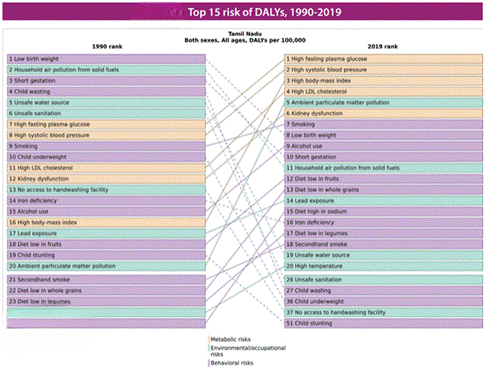
பல காரணிகளால் ஏற்படும் ஆயுட்கால இழப்புகளின் (DALY) முக்கியக் காரணங்கள்
- இஸ்கிமிக் இதய நோய்.
- நீரிழிவு நோய் வகை 2.
- வேறு வழிகளில் சுய தீங்கு.
- நாள்பட்ட நுரையீரல் அடைப்பு நோய் (COPD).
DALYகளுக்கான பங்களிப்புகள்
- NCDகள்: 68.0%
- காயங்கள்: 14.69%

சாலை விபத்துகள்
- சாலை விபத்துகளில் உயிரிழப்பவர்களின் எண்ணிக்கையில் தமிழகம் 5வது இடத்தில் உள்ளது.
வாழ்க்கை முறை காரணிகள்
- புகையிலை பயன்பாடு: 4.9% பெண்கள், 20.1% ஆண்கள்.
- மது அருந்துதல்: 0.4% பெண்கள், 29.2% ஆண்கள்.
DALYs மற்றும் வாழ்கையில் இறந்த ஆண்டுகளுக்கான (YLLs) முக்கிய அபாயக் காரணிகள்
- வளர்சிதை மாற்றக் காரணிகள்: உணவுக்கு முன் எடுத்த சோதனையில் அதிக பிளாஸ்மா குளுக்கோஸ் அளவு, உயர் இதய தசை சுருக்கம் சார்ந்த இரத்த அழுத்தம், உயர் உடல் நிறை குறியீட்டெண், அதிக குறை அடர்த்தி கொழுப்புப் புரதம்.
- சுற்றுப்புறத்தில் நுண்மத் துகள்கள் மாசுபாடு.
சுகாதாரப் பராமரிப்பு நிதி
நிகர மாநில உள்நாட்டு உற்பத்தி (NSDP)
- நிதியாண்டு 2018-19: ₹ 14,65,361 கோடிகள்.
- மாநில தரவரிசை: 32 மாநிலங்களில் 12வது மாநிலமாக உள்ளது.
- தனிநபர் NSDP: ₹ 1,93,964.
அரசின் சுகாதாரச் செலவு
- தனிநபர் அரசின் சுகாதாரச் செலவு: ₹ 1,621
- தேசிய சராசரி: ₹ 1,753
இருப்பைத் தாண்டியச் செலவினங்கள் (OOPE)
- மொத்த சுகாதாரச் செலவினத்தின் பங்காக OOPE: 45.9%
- தேசிய சராசரி: 48.8%
உள்நோயாளிகள் துறை (IPD) பராமரிப்புக்கான OOPE
கிராமப்புறங்கள்
- பொது வசதிகள்: மருத்துவமனையில் அனுமதிக்கப்பட்ட ஒருவருக்கு ₹ 2,691.
- தனியார் வசதிகள்: மருத்துவமனையில் அனுமதிக்கப்பட்ட ஒருவருக்கு ₹ 30,480.
நகர்ப்புறப் பகுதிகள்
- பொது வசதிகள்: மருத்துவமனையில் அனுமதிக்கப்பட்ட ஒருவருக்கு ₹ 2,433.
- தனியார் வசதிகள்: மருத்துவமனையில் அனுமதிக்கப்பட்ட ஒருவருக்கு ₹ 37,735.
பிரசவத்திற்கான OOPE
கிராமப்புறங்கள்
- பொது வசதிகள்: ₹ 3,387
- தனியார் வசதிகள்: ₹ 35,273
நகர்ப்புறப் பகுதிகள்
- பொது வசதிகள்: ₹ 3,648
- தனியார் வசதிகள்: ₹ 32,468
மருந்துகள் மற்றும் நோயறிதலுக்கான செலவுகள்
பொது சுகாதார வசதிகள்
- மருந்துகளுக்கான செலவினங்களின் பங்கு:
- கிராமப்புறங்கள்: உள்நோயாளிகளுக்கான மருத்துவச் செலவில் 27%.
- நகர்ப்புறங்கள்: உள்நோயாளிகளுக்கான மருத்துவ செலவில் 24%.
- நோயறிதலுக்கான செலவினங்களின் பங்கு:
- கிராமப்புறங்கள்: உள்நோயாளிகளுக்கான மருத்துவச் செலவில் 32%.
- நகர்ப்புறங்கள்: உள்நோயாளிகளுக்கான மருத்துவ செலவில் 38%.

சுகாதார உள்கட்டமைப்பு
சுகாதார வசதிகளின் போக்குகள்
- சமீபத்திய கிராமப்புற சுகாதாரப் புள்ளி விவர (RHS) தரவுகளின்படி, 2005 முதல் துணை மையங்கள் (SC), ஆரம்ப சுகாதார மையங்கள் (PHC) மற்றும் சமூக சுகாதார மையங்களின் (CHC) எண்ணிக்கை அதிகரித்து வருகிறது.
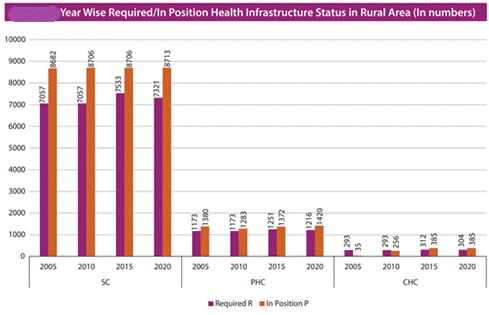
- தேவையான துணை மையங்கள் (SC), ஆரம்ப சுகாதார மையங்கள் (PHC) மற்றும் சமூக சுகாதார மையங்களில் (CHC) எந்த குறையும் இல்லாமல் பொது சுகாதார வசதிகள் காலப்போக்கில் அதிகரித்துள்ளன.
தற்போதைய வசதிகள்
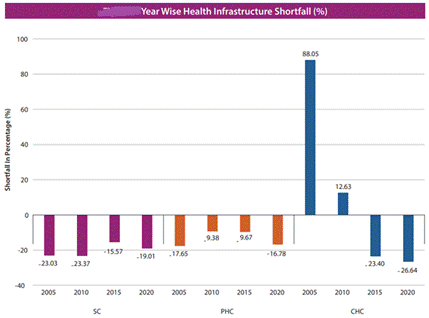
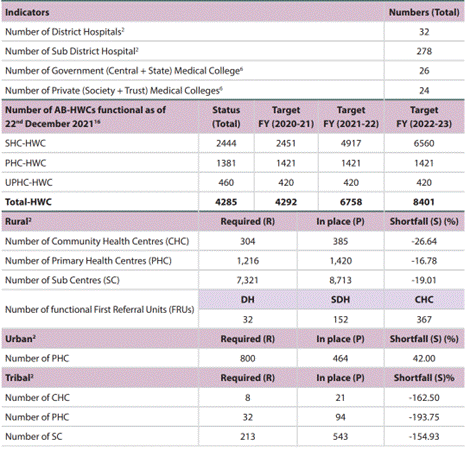
- தேவையான 7,321 SCக்கள், 1,216 PHCகள் மற்றும் 304 CHCகளின் எண்ணிக்கைகளுக்கு மாறாக, தற்போது, 8,713 SCக்கள், 1,420 PHCகள், மற்றும் 385 CHCகள் உள்ளன.
- இதே போல், நகர்ப்புற அமைப்புகளில், தேவையான 800க்கு மாறாக 464 PHCகள் உள்ளன என்பதோடு இது 42% பற்றாக்குறையைக் கொண்டுள்ளது.
- தமிழ்நாட்டில் 32 பிரிவு மருத்துவமனைகள், 278 துணைப் பிரிவு மருத்துவமனைகள் மற்றும் 26 அரசு மருத்துவக் கல்லூரிகள் உள்ளன.
செயல்பாட்டு வசதிகள்
- மாநிலத்தில், 100% DHs (32), 54.67% SDHs (152), மற்றும் 91.75% CHCகள் (367) செயல்பாட்டு முதல்நிலைப் பரிந்துரை அலகுகளாக (FRU) செயல்படுகின்றன.
- பழங்குடியினர் நீர்ப்பிடிப்புப் பகுதிகளில், , தேவையான 213 SCக்கள், 32 PHCகள் மற்றும் 8 CHC களுக்கு மாறாக 543 SCக்கள், 94 PHCகள், மற்றும் 21 CHCகள் உள்ளன.
ஆயுஷ்மான் பாரத் - உடல்நலம் மற்றும் ஆரோக்கிய மையங்கள் (AB-HWCs)
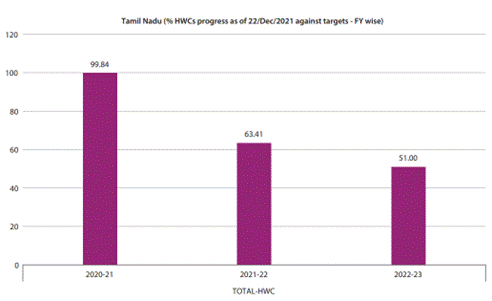
- சமீபத்தில் அறிமுகப்படுத்தப்பட்ட ஆயுஷ்மான் பாரத் - சுகாதார மற்றும் ஆரோக்கிய மையங்களின் (AB-HWCs) கீழ், மொத்தம் 4,285 HWCகள் (2,444 துணை சுகாதார மையங்கள், 1,381 PHCகள் மற்றும் 460 நகர்புற ஆரம்ப சுகாதார மையங்கள்) 2021 ஆம் ஆண்டு டிசம்பர் மாதம் 22 ஆம் தேதி நிலவரப்படி மாநிலத்தில் செயல்படுகின்றன.
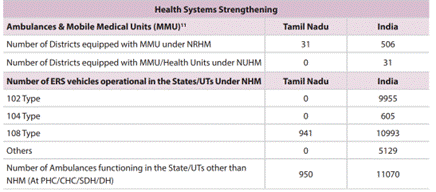
நடமாடும் மருத்துவ பிரிவுகள் (MMUs)
- மாநிலத்தில், தேசிய கிராமப்புற சுகாதாரத் திட்டத்தின் (NRHM) கீழ் 31 மாவட்டங்களில் MMUகள் உள்ளன என்பதோடு தேசிய நகர்ப்புற சுகாதாரத் திட்டத்தின் கீழ் நடமாடும் மருத்துவ பிரிவுகள் எதுவும் இல்லை.
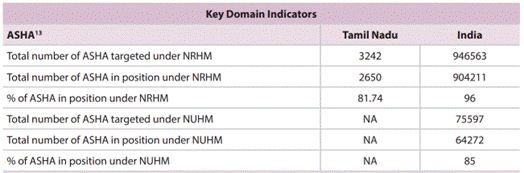
அங்கீகாரம் பெற்ற சமூக நல ஆர்வல (ASHA) தொழிலாளர்கள்
- NRHM திட்டத்தின் கீழ் மாநிலத்தில் 82% ASHA தொழிலாளர்கள் உள்ளனர் என்ற நிலையில் NUHM திட்டத்தின் கீழ் ASHA தொழிலாளர்கள் யாரும் இல்லை.
சுகாதார வழங்குநர் விகிதம்
- 10,000 மக்கள்தொகைக்கு 5 பொது சுகாதார வழங்குநர்கள் {மருத்துவ அதிகாரி (MO), நிபுணர்கள், பணிக்குழு செவிலியர் மற்றும் துணை செவிலியர் மற்றும் மருத்துவச்சிகள் (ANM)} உடன், மருத்துவர் மற்றும் பணிக்குழு செவிலியர் விகிதம் 1:2 ஆகும்.
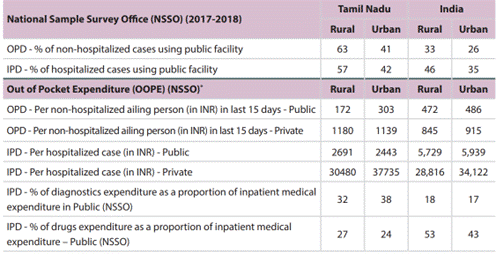
பொது சுகாதார வசதிகளைப் பயன்படுத்துதல்
- சமீபத்திய தரவு, பொது சுகாதார வசதிகளிலிருந்து சேவைகளைப் பெற்ற 1,000 மக்கள் தொகையில், 3,613.03 பேர் (நிகழ்வுகள்) வெளி நோயாளிகள் பிரிவு (OPD) சேவைகளையும், 129.23 பேர் (நிகழ்வுகள்) உள் நோயாளிகள் பிரிவு சேவைகளையும் பெற்றுள்ளனர் என்பதை வெளிப்படுத்துகிறது.
- புள்ளியியல் மற்றும் திட்ட அமலாக்கத் துறை அமைச்சகத்தின் (NSSO) தரவுகளின்படி (2017-18), கிராமப்புறங்களில் உள்ள அனைத்து OPD நோயாளிகளில் 63% மற்றும் நகர்ப்புறங்களில் 41%, மற்றும் கிராமப்புறங்களில் உள்ள அனைத்து IPD நோயாளிகளில் 57% மற்றும் நகர்ப்புறங்களில் 42% பொது சுகாதார வசதிகளைப் பயன்படுத்துகின்றனர்.
- மாநிலத்தில் உள்ள கிராமப்புற மற்றும் நகர்ப்புறப் பொது சுகாதார வசதிகளின் பயன்பாடானது தேசியச் சராசரியை விட அதிகமாக உள்ளது.
தமிழ்நாட்டில் தேசிய குடும்ப நல ஆய்வின் (NFHS-5) முக்கியக் கண்டுபிடிப்புகள்
- தாய், குழந்தைகள் மற்றும் இளம் பருவத்தினரின் சுகாதார விளைவுகளை மேம்படுத்துவதில் தமிழ்நாடு குறிப்பிடத்தக்க முன்னேற்றத்தை அடைந்துள்ளது.
குறிப்பிடத்தக்கச் சாதனைகளில் பின்வருவன அடங்கும்:
- குறைக்கப்பட்ட மகப்பேறு இறப்பு: மாநிலம் மகப்பேறின் போது தாய் இறப்பு விகிதத்தை கணிசமாகக் குறைத்துள்ளது.
- மேம்படுத்தப்பட்ட குழந்தை ஆரோக்கியம்: குழந்தை இறப்பு விகிதம், பிறந்த குழந்தை இறப்பு விகிதம் மற்றும் இறந்த குழந்தைகளின் பிறப்பு விகிதம் ஆகியவை கணிசமான சரிவைச் சந்தித்துள்ளன.
- அதிகரித்த நோய்த் தடுப்பு பாதுகாப்பு: அதிகமான குழந்தைகள் இப்போது கணிசமான அளவில் முழுமையாக தடுப்பூசி போடப்பட்டுள்ளனர்.
- மேம்படுத்தப்பட்ட குடும்பக் கட்டுப்பாடு: மொத்தக் கருவுறுதல் விகிதம் குறைந்துள்ளது என்பதோடு கருத்தடைப் பயன்பாடும் அதிகரித்துள்ளது.
- அதிகரித்த மருத்துவமனைப் பிரசவங்கள்: அதிக சதவீதப் பிரசவங்கள் இப்போது சுகாதார வசதிகளில், குறிப்பாகப் பொது மருத்துவமனைகளில் நடத்தப்படுகின்றன.
இருப்பினும், சவால்கள் தொடர்கின்றன:
- இரத்த சோகை: இரத்த சோகை பெண்கள் மற்றும் குழந்தைகளிடையே பொது சுகாதாரத்தில் சவாலாக உள்ளது.
- வளர்ச்சி குன்றுதல் நிலை: குழந்தைகளிடையே வளர்ச்சி குன்றிய விகிதங்கள் புவியியல் மாறுபாடுகளை வெளிப்படுத்துகின்றன என்பதோடு சில மாவட்டங்களில் அதிக பாதிப்புகளும் உள்ளன.
- தொற்றாத நோய்கள்: மாநிலத்தில் நோய்ச் சுமையின் கணிசமான பகுதியைத் தொற்றாத நோய்கள் ஏற்படுத்துகின்றன.
- ஒட்டு மொத்தமாக, தமிழ்நாட்டின் சுகாதாரத் துறை கணிசமான முன்னேற்றங்களைச் செய்துள்ளது, ஆனால் மீதமுள்ளச் சவால்களை எதிர்கொள்வதற்கும், அனைவருக்கும் சுகாதார சேவைகளைச் சமமாக அணுகுவதற்கும் தொடர்ச்சியான முயற்சிகள் அவசியம்.
பரிந்துரைகள்:
- ஆரம்ப சுகாதாரச் சேவையை வலுப்படுத்துதல்: ஆரம்ப சுகாதாரச் சேவைகளின் தரம் மற்றும் அணுகலை மேம்படுத்த உள்கட்டமைப்பு மற்றும் மனித வளங்களில் முதலீடு செய்ய வேண்டும்.
- வருமுன் பாதுகாத்து சுகாதாரத்தை மேம்படுத்துதல்: ஆரோக்கியமான வாழ்க்கை முறை, ஊட்டச்சத்து மற்றும் நோய்த் தடுப்பு ஆகியவற்றை ஊக்குவிக்கும் திட்டங்களைச் செயல்படுத்துதல்.
- இரத்த சோகையை நிவர்த்தி செய்தல்: பெண்கள் மற்றும் குழந்தைகளிடையே இரத்த சோகையைக் குறைப்பதற்கான தலையீடுகள் என்பதோடு இரும்புச் சத்து மற்றும் ஊட்டச்சத்து சார்ந்த தலையீடுகளையும் வழங்குதல்.
- தொற்றாத நோய்களை நிவர்த்தி செய்தல்: வாழ்க்கை முறை மாற்றங்கள் மற்றும் ஆரம்ப காலத்தில் கண்டறிதல் உட்பட, NCDகளுக்கான விழிப்புணர்வு மற்றும் தடுப்பு முயற்சிகளை அதிகரித்தல்.
- சமமான அணுகலை உறுதி செய்தல்: பல்வேறு பிராந்தியங்கள் மற்றும் சமூகப் பொருளாதாரக் குழுக்களில் உள்ள சுகாதார அணுகல் மற்றும் விளைவுகளில் உள்ள வேறுபாடுகளை நிவர்த்தி செய்தல்.
- இந்தச் சவால்களை எதிர்கொள்வதன் மூலமும், தற்போதுள்ள பலத்தை உருவாக்குவதன் மூலமும், தமிழ்நாடு தனது மக்களின் ஆரோக்கியத்தையும், நல்வாழ்வையும் மேலும் மேம்படுத்த முடியும்.
-------------------------------------


